А вот и не угадали, это вовсе не про продукт питания. Сегодняшняя тема статьи про БОТУЛИЗМ
Новость дня: В Москве более 120 человек пожаловались на симптомы ботулизма
Ботулизм (botulus — колбаса) – тяжёлое заболевание, характеризующееся поражением нервной системы, преимущественно продолговатого и спинного мозга, протекающее с преобладанием офтальмоплегического и бульбарного синдромов.
Предполагается, что ботулизмом люди болеют на протяжении всего периода существования человечества. Так, византийский император Лев VI запретил употребление в пищу кровяной колбасы из-за опасных для жизни последствий. Однако документально заболевание было зафиксировано только в 1793 году, когда в Вюртемберге заболели 13 человек, употреблявших в пищу кровяную колбасу, 6 из которых умерли. Отсюда болезнь и получила своё название.
Развивается в результате попадания в организм пищевых продуктов, воды или аэрозолей, содержащих ботулотоксин, продуцируемый спорообразующей палочкой Clostridium botulinum.
Заражение происходит через слизистые оболочки дыхательных путей, желудочно-кишечного тракта, повреждённой кожи и лёгких.
Ботулизм возникает при употреблении в пищу продуктов, заражённых ботулиническими микробами. От человека к человеку инфекция не передаётся.
В соответствии с рекомендациями ВОЗ различают четыре категории ботулизма:
- пищевой ботулизм (заболевание возникает после употребления в пищу продуктов, содержащих накопившийся ботулинический токсин);
- раневой ботулизм (развивается при загрязнении почвой раны, в которой создаются условия, необходимые для прорастания попавших из почвы Clostridium botulinum и последующего токсинообразования);
- ботулизм детского возраста (возникает у детей преимущественно до 6 месяцев, при инфицировании их спорами Clostridium botulinum);
- ботулизм неуточнённой природы (установить какую-либо связь возникшего заболевания с пищевым продуктом не удаётся).
Отравление токсином возможно только при употреблении продуктов, в которых в анаэробных условиях произошли размножение возбудителя и накопление токсина. Анаэробные условия создаются в результате герметизации продуктов или потребления кислорода аэробной флорой (например, стафилококком). В настоящее время консервы фабричного производства редко являются причиной заболевания. В основном, заражение происходит вследствие употребления грибов, овощей, рыбы и мяса домашнего консервирования.
Существуют и другие источники отравления, например чеснок, перец чили, или приправысохраняемые в растительном масле без подкисления, плохо вымытый картофель, тушёный в алюминиевой фольге, рыба домашнего консервирования, ферментированная рыба, вяленая рыба и прочее. В России около 50 % случаев болезни связаны с грибами, второе место занимают мясные изделия.
Помимо пищевого ботулизма, регистрируются единичные случаи ботулизма у детей до года, находящихся на искусственном вскармливании питательными смесями, содержащими мёд, а их кишечная микрофлора ещё не способна эффективно подавлять развитие C. botulinum. Предполагают, что споры заносятся с пылью в нектар, перерабатывающийся пчёлами в мёд, который впоследствии используют в питательных смесях. По другим данным, с кормлением мёдом связан пятый случай пищевого ботулизма у детей в США. Иногда возбудитель размножается в«грязных» ранах и обусловливает возникновение раневого ботулизм.
Симптомы могут проявиться от нескольких часов до 2—5 дней, составляя в среднем 18—24 часов.
В основном, болезнь начинается остро с гастроинтестинального синдрома (тошнота, рвота, иногда боли в животе, жидкий стул). Рвота и понос непродолжительны, являются следствием циркуляции токсинов в крови. Затем развиваются чувство распирания в желудке, метеоризм, запоры, это значит, что начинается парез желудочно-кишечного тракта.
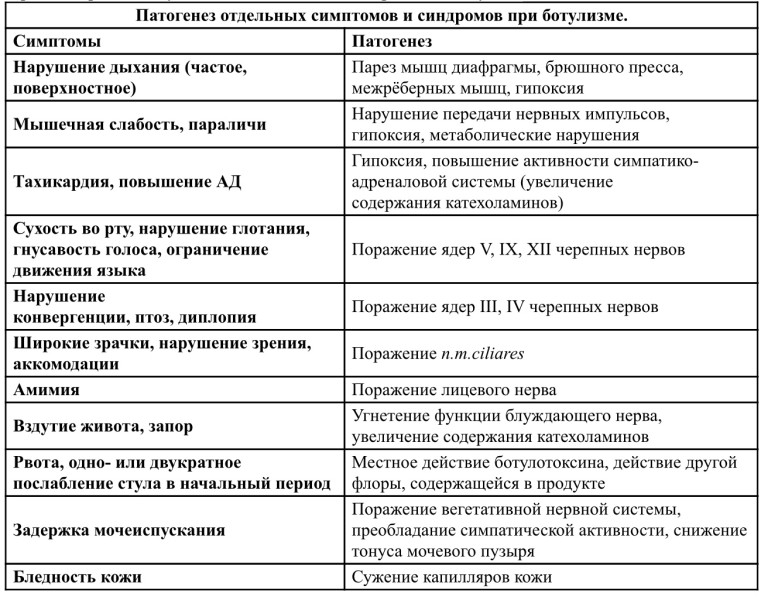
Неврологические симптомы появляются либо одновременно с гастроинтестинальными, либо после их исчезновения. Наиболее типичными ранними признаками ботулизма являются расстройство зрения, сухость во рту и мышечная слабость. Больные жалуются на «туман», «сетку перед глазами», плохо различают близлежащие предметы, чтение затруднено или невозможно из-за двоения.
При осмотре пациенты вялые, адинамичные, лицо становится маскообразным. Одно- или двустороннее опущение век. Зрачки расширены, вяло или совсем не реагируют на свет; лёгкая разность размеров зрачков. Язык высовывается с трудом, иногда толчками. Появляется головная боль, недомогание, температура тела, как правило, нормальная, реже — субфебрильная. К концу 1х суток от появления симптомов гипермоторика ЖКТ («расстройство» кишечника) сменяется атонией (парез кишечника), температура тела становится нормальной, появляются основные неврологические признаки болезни.
Мышечная слабость вначале выражена в затылочных мышцах, вследствие чего голова свисает и больные вынуждены поддерживать её руками. В связи со слабостью межрёберных мышц дыхание становится поверхностным, едва заметным. При снижении двигательной активности чувствительность полностью сохраняется.
Слизистая оболочка носоглотки сухая, в горле скопление густой, вязкой слизи, вначале прозрачной, а затем мутноватой, поэтому иногда у пациентов ошибочно диагностируют ангину.
Ботулизм сопровождается функциональными расстройствами сердечно-сосудистой системы.
Выздоровление при ботулизме наступает медленно. Одним из ранних признаков улучшения является восстановление слюноотделения.
Постепенно регрессирует неврологическая симптоматика. Полное восстановление зрения и мышечной силы наступает позже всего. Расстройство зрения может длиться несколько месяцев. Несмотря на тяжелейшие неврологические расстройства, у переболевших ботулизмом не остаётся никаких последствий заболевания.
Ботулотоксин снижает иммунную сопротивлдяемость организма, поэтому возрастает опасность осложнений, связанных с методами лечения(интубация, трахеостомия, ИВЛ, катетеризация мочевого пузыря).
В первые дни заболевания определить диагноз очень сложно. Постановке диагноза помогает наличие следующих факторов:
- употребление больным пищи, которая может быть заражена токсином Clostridium botulinum;
- отсутствие лихорадки;
- прогрессирующая мышечная слабость;
- выраженная гипосаливация (сухость во рту);
- вздутие живота, задержка стула;
- наличие глазных симптомов (нечёткость зрения, двоение и другие);
- признаки дыхательной недостаточности;
- чувство дискомфорта, изменение тембра голоса (осиплость голоса).
Алгоритм интенсивной терапии больных ботулизмом включает:
- промывание желудка для удаления остатков токсина из желудка;
- кишечный диализ (5 %-м раствором соды);
- антитоксическая сыворотка (типы А, C, Е по 10 000 ME, тип В — 5 000 ME);
- внутривенное введение инфузионных сред с целью дезинтоксикации, коррекции водно-электролитных и белковых нарушений;
- антибактериальная терапия;
- кислородотерапия, как средство устранения гипоксии;
- лечение осложнений.
Профилактика заболеваний и отравлений
Профилактика пищевого ботулизма затрудняется в связи с широким распространением ботулины в природе и его устойчивостью к неблагоприятным условиям окружающей среды.
Основными профилактическими мерами против заражения является создание условий, препятствующих росту и размножению спор бактерий и предотвращение попадания возбудителя в пищу.
К последним относятся меры по поддержанию чистоты в местах, где приготавливают пищевые продукты, представляющие собой благоприятное место для развития возбудителя заболевания.
Продукты домашнего консервирования в герметически закрытой таре являются наиболее опасными для человека, так как в домашних условиях добиться полного уничтожения Clostridium botulinum невозможно. Больше всего это касается грибов, потому что отмыть их от частичек грунта, в котором содержатся споры ботулины, очень сложно.
Перед употреблением консервов необходимо прогреть вскрытые банки при 100 °C в течение 30 мин (в кипящей воде) для разрушения токсина. Пищевые продукты, не подлежащие термической обработке, но представляющие собой благоприятное место для токсина (солёная и копчёная рыба, сало, колбасы), должны храниться при температуре не выше 10 °C
Профилактика раневого ботулизма сводится к первичной хирургической обработке раны.
Прогноз
При раннем введении противоботулинической сыворотки прогноз благоприятный.
Без применения современных методов лечения летальность может составлять 30—60 %.
Своевременное лечение болезни снижает процент летальности исхода до 10 %, а в специализированных центрах — до 3—4 %. При отсутствии возможности проводить искусственную вентиляцию лёгких погибает 65 % заболевших.
Восстановительный период длится несколько месяцев и заканчивается полным выздоровлением.
Автор: Малышева Наталья Владимировна, инфекционист
Иллюстрация: Canva



